10多个科室接力,90天守护:拯救急性后循环脑梗死患者
2026年2月7日夜晚,54岁的王先生(化名)因急性后循环脑梗死(基底动脉、椎动脉闭塞)被送入我院。从急诊取栓、脑室外引流、气管切开,再到后续康复治疗;从神经内科到ICU,再到神经外科,最后转入康复医学科,患者一直在我院治疗。这一过程,是我院多学科团队协作能力的一次集中体现。
“头晕20小时,加重伴口角歪斜、言语不清4小时。”
检查结果令人揪心:
椎动脉、基底动脉急性闭塞,两侧小脑及脑干已出现缺血性改变——这是当前后循环脑梗死中最凶险的类型,致死率极高,被称为“生命中枢的断供”。
不适合静脉溶栓,但还有最后一根“救命稻草”——急诊血管内介入取栓。
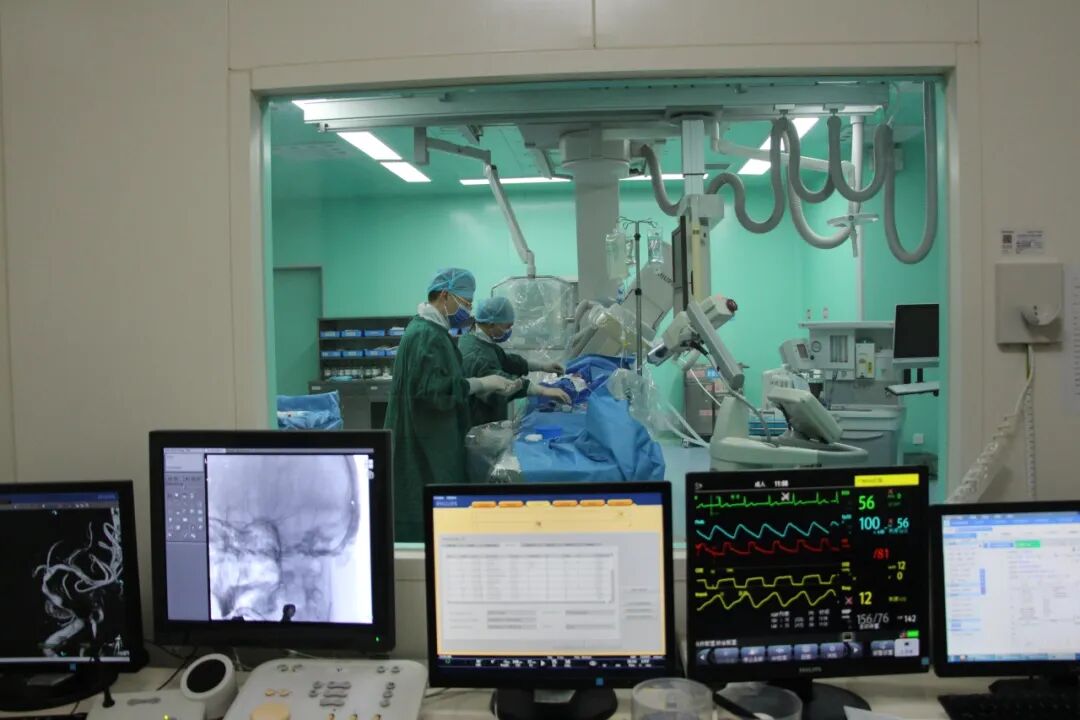
2月8日凌晨00:00,手术开始。
在与家属充分沟通后,在全麻下,徐州市中心医院主任医师李国均联合我院神经内二科主任医师李本夫、葛成东为王先生实施了“经导管颅内血管血栓去除术+经皮椎动脉球囊扩张成形术”。
手术持续2小时,成功开通了闭塞的椎动脉和基底动脉。这条“生命主干道”的重新开放,不仅为挽救患者生命创造了关键条件,也为后续的治疗赢得了宝贵的时机。
但这仅仅是第一关。
2月9日,复查头颅CT提示:小脑梗死继发脑积水。
病情再次告急。
神经外科迅速会诊:
2月10日,神经外科主任姚桂军、副主任医师陈默、医师黄志鹏在全麻下为王先生实施“脑室外引流术”, 一根细细的引流管,撑开了生的通道。术后,引流液从浑浊慢慢变清,颅内压逐渐回落。
心脏也出了问题:
2月12日,患者出现严重心动过缓,最慢仅41次/分。
心内科团队紧急会诊,心内一科主任医师张长芝及时用药,稳住了其心率。
呼吸关:
因持续昏迷、呼吸功能不全,2月16日,耳鼻喉科主任张传海以及张文伟医师团队果断为王先生实施“暂时性气管切开术”。 这是一个艰难的决定,但也是当前最正确的选择——术后,气道管理变得更安全,也为后来的康复争取了宝贵时间。
ICU日常守护:
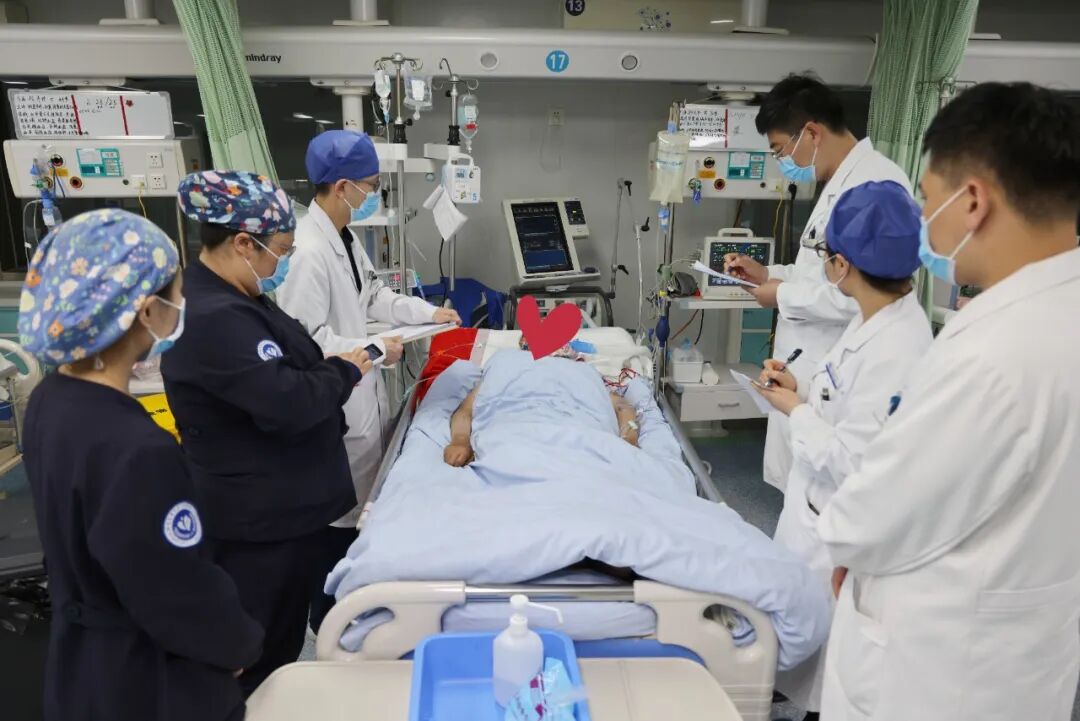
ICU主任王宝、主任医师吕彬、副主任医师贺峰谋、主治医师陈艳飞等医师团队,每天数次查房:调整呼吸机参数、评估颅内压、盯着血流动力学监测数据,不敢有丝毫松懈。
ICU护士们在护士长朱艳飞的带领下,24小时轮守在床边:每半小时记录一次瞳孔、血压、心率,每两小时翻身拍背,防止压疮和肺部感染。他的气道里痰液多,吸痰操作一天要做几十次,每一次都小心翼翼。
同时,还有中医科、康复医学科不间断地针灸、康复治疗,恢复他活动受限的四肢。
刚开始几天,王先生还是昏睡状态,对呼唤没有反应。
神经外科主任姚桂军、主任医师李心明、副主任医师陈默、郝胜果等医师团队,每天早晨都会站在他床前,轻轻叫他名字,观察瞳孔对光反射,检查肢体肌力。王先生的回应从无到有,从微动到能遵嘱抓握,一点一点在改变。
在护士长吴艳的带领下,护理团队的日常:翻身、拍背、擦洗、喂饭、说话。
· 从昏迷到嗜睡,再到神志清醒;
· 从四肢无法动弹到上肢肌力恢复至4级;
· 从完全依赖胃管到能少量经口进食。
一天一天,一点一点……

· 第一面,送给神经内科:“精准施治解危困 仁心守护生命光”
· 第二面,送给ICU:“生死线上守护神 危急时刻见真情”
· 第三面、第四面,送给神经外科医师、护理团队:“生死关头施妙手 颅脑神医保平安”“昼夜守护有大爱 精心呵护胜亲人”。
他说话还不太利索,但每一个字都说得很用力:
“谢谢……你们……救了我。”
在场的医护人员说,那一刻,所有的熬夜、抢救、会诊、守候,都值了。
它刻着神经内科凌晨手术的决断,刻着ICU日日夜夜的坚守,也刻着神经外科深夜会诊的脚步。
每一次转科,都是病区的接力;每一次会诊,都是多学科的共同作战。患者始终没有离开过贾汪区人民医院。每一棒都接得稳,每一步都走得准。
面对危重症,单打独斗注定走不远,只有多学科“握指成拳”,才能为患者争取最大的生机。
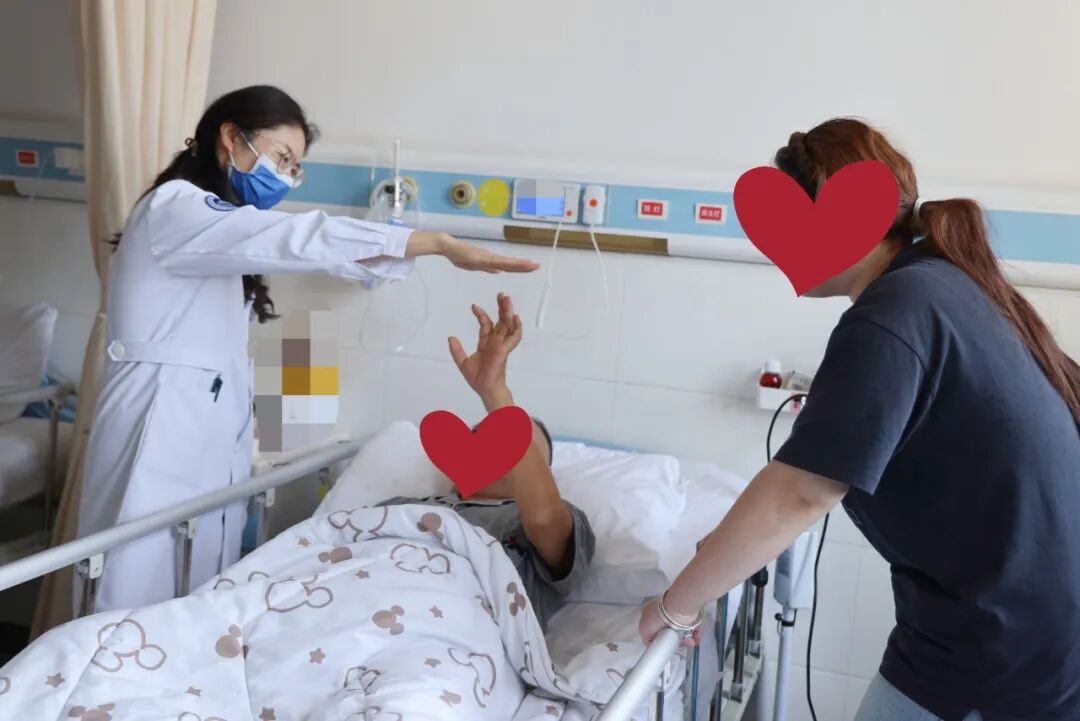
他还在康复医学科坚持训练,争取早日站起来,走回家。
我们也将持续关注他的康复进展。




