神经内科独立完成3例急诊取栓治疗术,救治水平再上新台阶
我院神经内科近期独立完成了3例急诊取栓治疗术,这标志着我院神经血管介入治疗尤其是急性缺血性卒中的急诊救治水平又上了一个新的台阶。
病例一
患者林某于2019年10月30日11:30分因无明显诱因突发头晕、恶心、行走不稳,14:30左右出现左侧肢体无力并逐渐进展,17:30时左侧肢体完全瘫痪、嗜睡。急诊头颈部CTA检查示:急性脑梗死–右侧大脑中动脉M1段闭塞。科内紧急病例讨论后共识:患者手术指征明确,充分医患沟通并征得家属同意后,行“急性右侧大脑中动脉闭塞再通术”治疗。
患者为III型主动脉弓、血管扭曲、路径差,手术难度大,经过4小时的不懈努力,患者的闭塞血管实现了再通。
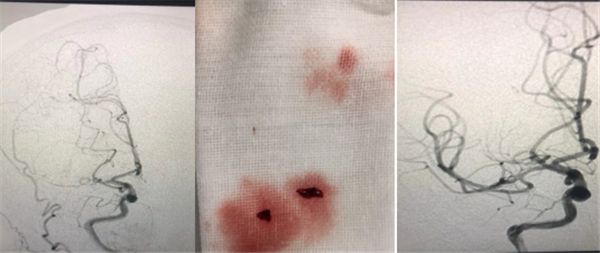
术后患者:意识恢复,言语恢复,左下肢4级,左上肢肌力0级,搀扶可以行走。
2019-12-15(发病45天)电话随访:患者言语功能恢复正常,行走正常,生活能自理,左下肢肌力5级,左上肢近端肌力4级,左手肌力3级。
病例二
患者邱某因“意识障碍、左肢无力1小时17分钟”入院。诊断:急性脑梗死,立即r-tPA静脉溶栓治疗,症状无改善,据患者昏睡,双眼右侧凝视,左侧中枢性面瘫,运动性失语,左上肢肌力0级,左下肢肌力2级,NIHSS评分为22分。
科内紧急病例讨论并与患者家属充分沟通后,于2019年12月11日9点55分紧急行介入治疗,脑动脉DSA造影发现右侧颈内动脉闭塞,立即采取抽吸技术抽吸血栓,抽出较大血栓后发现患者颈内动脉闭塞处远端存在动脉夹层+次全闭塞、右侧大脑中动脉闭塞,是非常严重串联病变,尤其动脉夹层有加重甚至完全闭塞、形成新的血栓、导丝及微导管难以通过到达远端血管真腔等可能,甚至夹层破裂出血危及生命,大大增加了手术难度及风险……经过3个小时的不懈努力,手术顺利完成。
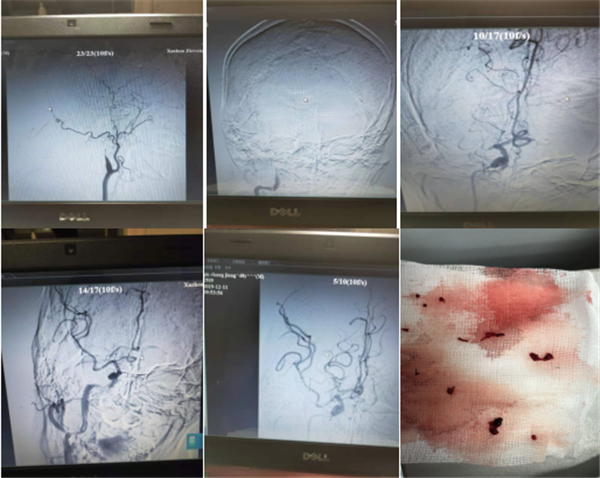
手术名称:右侧颈内动脉闭塞再通术+右侧大脑中动脉闭塞再通术+右侧颈内动脉支架置入术。
介入术后,患者意识恢复清醒,语言功能恢复,左肢无力明显好转。
微信随访(发病20天),患者清醒,左上肢肌力3级,肌力约5-级,右侧肢体肌力5级。
病例三
患者周某因“右侧肢体无力、理解困难3.5小时” 于2019年12月11 日16:27入院。入院时查体:感觉性失语,右侧鼻唇沟浅、口角低,伸舌不配合,右侧肢体肌力4级。头颈部CTA提示左侧M1段后缘闭塞。诊断:急性脑梗死-左侧大脑中动脉闭塞、高血压病3级(极高危)。患者家属拒绝静脉溶栓,1小时后患者病情逐渐加重,致患者运动性失语、右侧肢体肌力3级。
科室病例讨论后认为:患者NIHSS>6分,ASPECTS>6分,手术指征明确,反复沟通后患者家属同意介入治疗,于是急诊行“ 急性左侧大脑中动脉闭塞再通术”。经过两个多小时的努力,成功取出了血栓,开通了闭塞的血管。
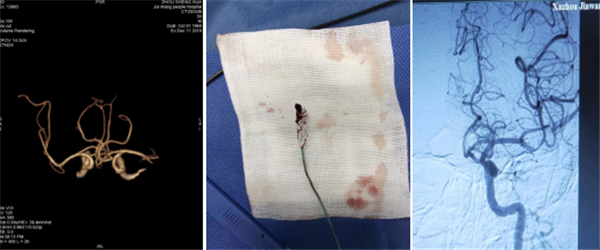
两周后,患者出院,出院时患者神志清醒,言语欠流利,听理解能力正常,反应稍迟钝,左侧肢体肌力5级,右侧肢体肌力5级,右侧肢体肌张力正常,双侧巴氏征阴性。
李本夫,副主任医师,于2017年在徐医附院学习脑血管介入,其后独立开展脑血管造影术3年余。自2019年于第三军医大学附属医院(新桥医院)学习脑血管介入治疗后,在本院先后独立开展并顺利完成了10余例脑血管支架置入治疗;近期独立完成了3例急诊取栓治疗术。
我院神经血管介入治疗尤其是急性缺血性卒中的急诊救治水平又上了一个新的台阶。
卒中
卒中是导致人类致死、致残的重大疾病之一,目前,已经成为我国第一位死亡原因。其中缺血性卒中占70%,而大脑中动脉主干闭塞致残率、致死率高达60%~80%。
静脉溶栓(IVT)是治疗急性缺血性卒中的有效方法,然而对于急性大血管闭塞性缺血性卒中(AIs—LVO)的血管再通率较低(10%左右),疗效欠佳。近5年来血管内介入治疗开通急性闭塞血管(包括:动脉溶栓、机械碎栓、支架置入、支架取栓及导管抽吸血栓等),取得了良好的疗效,血管再通率可达81%,90天预后好转率42%左右(mRS≤2)。


神经内科为贾汪区最大的神经内科疾病专业诊疗科室。科室先后开展了急性脑梗死溶栓治疗,神经内科介入治疗,重症脑血管病的规范化治疗,癫痫持续状态的规范化治疗,良性阵作性位置性眩晕手法复位,焦虑、抑郁、痴呆量表使用,神经症、躯体化障碍的认知行为疗法,神经科专科护理等先进技术,均取得了良好效果。
目前神经内科被中国卒中中心联盟认定为卒中中心并授牌,是徐州市卒中地图及卒中120贾汪地区唯一急性缺血性卒中治疗科室。




